Tratamento foi comparticipado pelo Estado a 50% entre 19 de março de 1981 e 09 de agosto de 2011, acabando revogada pela ACSS, estava o país sob as restrições impostas pela Troika. Passaram 12 anos. "É inexplicável, injustificável e incompreensível", dizem os imunoalergologistas que vão levar o tema a sessão plenária na Assembleia da República
Porque é que Portugal é um dos poucos países da União Europeia onde a imunoterapia, também conhecida como vacinas antialérgicas, não é comparticipada pelo Estado? A discussão vai chegar ao Parlamento em breve, uma vez que a Sociedade Portuguesa de Alergologia e Imunologia Clínica (SPAIC) está neste momento a apostar tudo na recolha de assinaturas para uma petição que venha a permitir que estas vacinas voltem a ter apoio do Estado. Porquê? Por serem "a melhor arma que um imunoalergologista tem para tratar um doente".
Ana Morête, presidente da SPAIC, garante, em entrevista à CNN Portugal, que a situação é preocupante e avisa que tem grande impacto na vida dos doentes. Recordando que 25% da população portuguesa é alérgica, a especialista explica que este tratamento evita o agravamento da doença alérgica, sobretudo, as formas graves que afetam 5% dos alérgicos: "Pode prevenir muito a evolução para a doença grave e poupar milhares ou milhões de euros ao Estado", assegura Ana Morête.
Os alergologistas nacionais esperam, assim, que o tratamento volte a ser comparticipado tal como era até 2011 - altura em que a Troika interveio na economia nacional e em que vários apoios à compra de medicamentos foram extintos. Para isso, foi criada uma petição online e presencial, que vai decorrer até dia 31 de dezembro de 2023 e cujo objetivo é recolher 7.500 apoiantes (número de assinaturas que permite que um tema seja debatido em sessão plenária no Parlamento).
Além das 2.800 assinaturas online, os serviços de imunoalergologia do país estão a tentar recolher o máximo de assinantes presenciais. É o caso da imunoalergologista Ana Morête, presidente da SPAIC, que já recolheu cerca de mil assinaturas no consultório e que garante que vão conseguir “ter as 7.500 assinaturas”.
Os imunoalergologistas defendem a comparticipação a 50% das vacinas antialérgicas, tal como acontecia até 2011. Como argumentos, para além da saúde dos pacientes, a SPAIC refere que esta alteração pouparia milhões aos cofres do Estado e que eliminaria o panorama atual em que existem claras "desigualdades no acesso a estes tratamentos, desfavorecendo os doentes e famílias com mais dificuldades financeiras". A presidente Ana Morête diz que a tudo isto acresce o facto de "a doença imunológica ter uma prevalência crescente na sociedade portuguesa e um agravamento progressivo das comorbilidades e dos sintomas”.
"É inexplicável, injustificável e incompreensível a situação descrita e atualmente existente em Portugal. A imunoterapia é a melhor arma que um imunoalergologista tem para tratar um doente", assegura Ana Morête, presidente da Sociedade Portuguesa de Alergologia e Imunologia Clínica (SPAIC).
O desequilíbrio social no acesso à saúde é notório como relata a mesma responsável. "Estou numa consulta, com os pais de uma criança alérgica e vejo que são pessoas mais humildes, algumas com dificuldades às vezes até para comprar pão ou até em conseguirem pagar o transporte para o hospital. Então, percebo que se aquele doente fizesse imunoterapia ia ficar tão melhor”, conta a especialista. Mas depois, “até me dói a alma falar nisto, falo dos valores muito altos do tratamento e as pessoas ficam entre chocadas pelo valor e angustiadas por não poderem dar o melhor aos filhos”, lamenta. A não-comparticipação “limita muito o dia-a-dia e as melhores práticas clínicas de um imunoalergologista", conclui Ana Morête.
Este é um conflito moral interno, entre anunciar um tratamento financeiramente incomportável e o silêncio? "É mesmo. Digo-o sempre, porque é o meu trabalho e porque se não o fizesse, não estava a ser boa médica. Tento comunicar com muito carinho para saberem que existe e explicar que há sempre tempo para começar, quanto mais cedo melhor, mas continuo na esperança de que as coisas melhorem, que um dia volta a ser comparticipado, deixo sempre assim uma luzinha no fim do túnel", explica a presidente da SPAIC.
"É o único tratamento que, de base, altera a evolução natural da doença alérgica", garante a presidente da SPAIC.
Imunoterapia: o tratamento
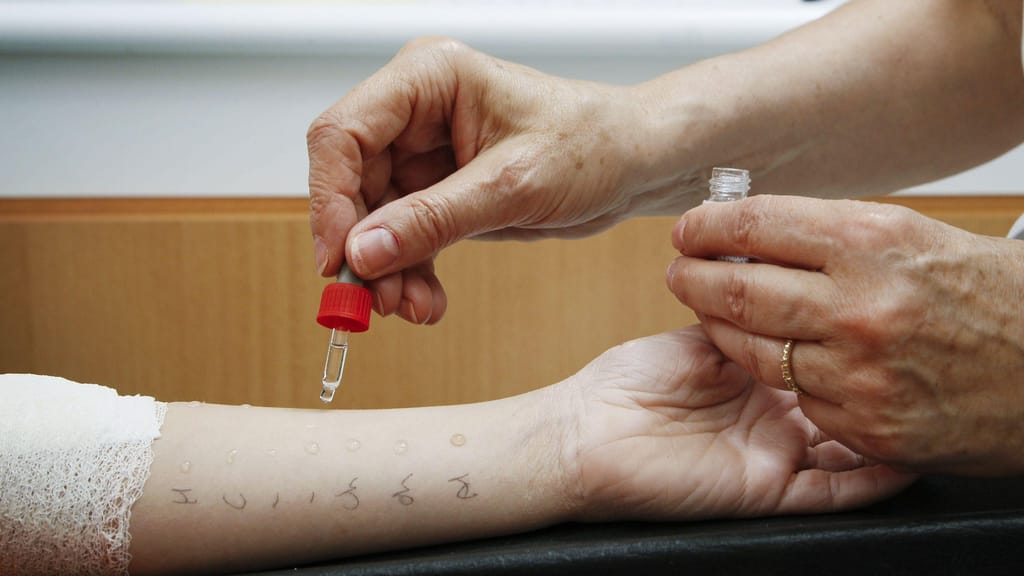
O tratamento chama-se imunoterapia, vulgarmente é conhecido como vacinas antialérgicas e tem a capacidade de mudar o dia a dia de grande parte dos doentes alérgicos. O preço varia consoante o tipo de alergia, sendo que na melhor das hipóteses terá um custo de 200 euros anuais, mas na maioria dos casos ronda os 400 euros por ano. Para a asma alérgica, a taxa de eficácia ronda os 80%, para a rinite os 60% e é ainda eficiente no tratamento da conjuntivite, dermatites e até em alguns casos de anafilaxia.
Esta terapêutica não é nova nem recente, tem mais de 100 anos e já foi feita por centenas de milhares de portugueses. Em Portugal, começou a ser comparticipado a 50% em 1981, até que, em 2011, o Governo optou por deixar cair o apoio estatal no tempo da Troika. Já lá vão 12 anos e o cenário mantém-se inalterado. Numa tentativa de restabelecer a acessibilidade a este tipo de terapêutica, a SPAIC apresentou uma petição à Assembleia da Republica (AR) para que seja reposta a comparticipação do tratamento de imunoterapia especifica com alergénios (vacinas antialérgicas) em Portugal.
O que justifica o preço?
A imunoterapia não é um medicamento comum. A ideia de o doente ir a uma farmácia comprar o composto farmacológico que necessita não acontece neste caso, porque este é "um tratamento que é específico para o doente, que é feito de acordo com o resultado dos testes cutâneos e complementado com estudos alérgicos", explica a presidente da SPAIC.
"Quando o doente faz o pedido de imunoterapia, nós, médicos, temos uns boletins que preenchemos com requisições específicas e damos ao doente, que o coloca no correio para o laboratório, que, posteriormente, contacta o paciente e só aí começa a produção da vacina". Esta é depois transportada numa carrinha frigorífica, e quando chega a casa do doente é colocada no frigorífico,
Depois no caso de administração subcutânea, o doente tem de recorrer a uma unidade de saúde para que seja administrada. Quando é sublingual é administrado pelo próprio doente que todas as manhãs, ainda em jejum, tem de colocar algumas gotas debaixo da língua.
Seja como for, "a imunoterapia com alergénios, seja sob a forma subcutânea ou sublingual, é extraordinariamente eficaz", garante a médica.
Para além da personalização do medicamento, o facto de não existir produção nacional deste tipo de composto também tem impacto no preço final. "As vacinas têm que ser importadas e cada vacina é feita para um doente", explica
Para que tipo de alergias existe vacina?
A imunoterapia atualmente está disponível e tem indicação para tratamentos de rinite, conjuntivite, asma e dermatite atópica, sendo que cada caso tem de ser analisado por um imunoalergologista. No espetro das alergias alimentares, ainda são poucas as situações em que a imunoterapia pode ser utilizada, já havendo uma vacina para a reação alérgica ao pêssego, bem como a outros frutos da família das rosáceas, e espera-se que no futuro reações alérgicas ao leite ou ao ovo possam também vir a ser tratadas.
As vacinas antialérgicas são eficazes, segundo os especialistas, no tratamento da alergias aos venenos imunóculos - presentes nas picadas de abelha e vespa. "Esta é uma indicação formal importantíssima", salienta Ana Morête, lembrando que "previne a morte por picada de abelha e vespa nos doentes com alergia a estas picadas".
"Um doente que tenha anafilaxia à abelha ou à vespa tem indicação para fazer tratamento de sensibilização, que é isso que lhes pode salvar a vida, não é? Temos muitos, muitos doentes a fazer essa imunoterapia para venenos", refere.
Quanto à anafilaxia pela reação alérgica a frutos secos, a questão é mais complexa. Apesar de o choque anafilático ocorrer, em regra-geral, pela ingestão deste tipo de alimentos, como explica a presidente da SPAIC, parte destes doentes é alérgico ao fruto seco devido às "proteínas de reatividade cruzada - ou seja, a mesma proteína está no pólen, que um dia caiu na terra para dar origem à planta que dá os frutos secos, e está no fruto seco." Nestes casos, as vacinas antialérgicas também são eficazes, uma vez que estes pacientes "têm alergia aos frutos secos porque têm reatividade cruzada com pólenes", de modo simplista: tratada a alergia a este tipo de pólen, o risco de anafilaxia por ingestão de frutos secos diminui.
Quanto tempo dura o tratamento?
O tratamento imunoterapêutico é feito durante três anos e, em casos específicos, prolongado por mais dois anos. "A maioria dos doentes melhora imenso", garante Ana Morête, explicando que o doente passa a ter "grande controlo da doença, mas não podemos assumir a remissão clínica", ou seja, não é uma "cura", mas sim um "tratamento".
Em Portugal, entre 25% a 30% da população sofre de algum tipo de doença alérgica, como referem os dados da SPAIC, o SNS, CUF, Hospital da Luz e o laboratório Germano de Sousa. O doente alérgico ou “doente atópico” caracteriza-se pela produção aumentada de um tipo de proteínas, as imunoglobulinas E (IgE), que reagem e são específicas para os alergénios, provocando um vasto conjunto de sintomas que, consoante o nível patológico, são controlados, em regra-geral, com medicação de rotina, de toma diária. Em síntese, a alergia reflete-se como uma reação defensiva do sistema imunitário a um estímulo externo que à partida seria inofensivo para o corpo humano.
No que diz respeito aos sintomas, os doentes dividem-se em quatro grandes grupos: a rinite, que se manifesta por obstrução nasal; o Eczema, que se manifesta por escoriações e vermelhidão constante e descamação da zona da pele alérgica; a asma, que se traduz em pieira, tosse e dificuldade em respirar e, por último, as alergias alimentares em que predominam um conjunto de sintomas que vão desde a urticária, à diarreia, aos eczemas ou à asma; como explica o laboratório Germano de Sousa.
A eficácia: "A rinite é sempre mais difícil"
A eficácia da imunoterapia varia consoante o tipo de doença alérgica e do quadro clínico em que já se encontra o doente quando se inicia o tratamento. A SPAIC salienta que a asma alérgica, com uma eficácia a rondar os 80%, responde muito melhor do que responde a rinite, que se fixa em torno dos 60%.
"A rinite é sempre mais difícil, porque o nariz é um órgão reativo à doença alérgica, mas também às diferenças de temperatura, a eficácia é variável conforte o órgão. Por exemplo, na conjuntivite, quando tem indicação a eficácia está entre os 60%, 70%. Portanto, é variável, também há muitas séries, mas falamos de eficácias, eficácias de controlo dos doentes, deixarem de precisar de medicação diária para controlar as queixas", explica a presidente da SPAIC.
Política de não-comparticipação: uma "irracionalidade" governativa
Anualmente, só em Portugal, há aproximadamente 30 mil doentes a fazer imunoterapia, o que representa entre os 5 e os 8 milhões de euros pagos pelos doentes e que, com uma comparticipação a 50%, custaria ao Estado entre 2,5 e 4 milhões euros anuais; caso a comparticipação fosse no regime mais elevado dos medicamentes (69%) estes montantes acresciam para 3,45 e 5,5 milhões euros.
O custo, que pode parecer alto à primeira vista para os cofres do Estado, esbate-se perante o custo médio anual, per capita, de um utente com rinite alérgica, que pode ultrapassar os 300 euros, montante que pode triplicar quando o doente desenvolve asma, dado que toda a medicação é comparticipada e em regra-geral terá de ser tomado diariamente e para sempre. A tudo isto, como salienta a SPAIC, junta-se ainda a consideração do binómio qualidade versus custo-efetividade, que tende para o lado da imunoterapia de acordo com os imunoalergologistas.
"Se o doente faz este tratamento, controla a doença alérgica. Por exemplo, sabemos que temos cerca de 750 mil a milhão de asmáticos em Portugal. E destes doentes, cerca de 20% a 25%, recorrem a consultas ou a idas ao serviço de urgência, consultas não programadas por asma, com perda de dias de trabalho, com dinheiro que se gasta nos internamentos hospitalares e nos serviços de urgência. Este estudo fármaco-económico nunca foi feito. E porque é que não foi feito? Portanto, podemos ter estimativas, mas não temos números reais", esclarece Ana Morête.
Ao nível da Comunidade Europeia, Portugal fica mal na fotografia: "Somos os únicos. Os únicos com uma política de não-comparticipação deste tipo de tratamento", destaca a presidente do SPAIC, ressalvando ainda que "a Alemanha, Áustria e Suíça comparticipam a 100%. Em Espanha, a comparticipação é de 50% até 100%, dependendo do rendimento do doente. É variável, mas todos compartilham".